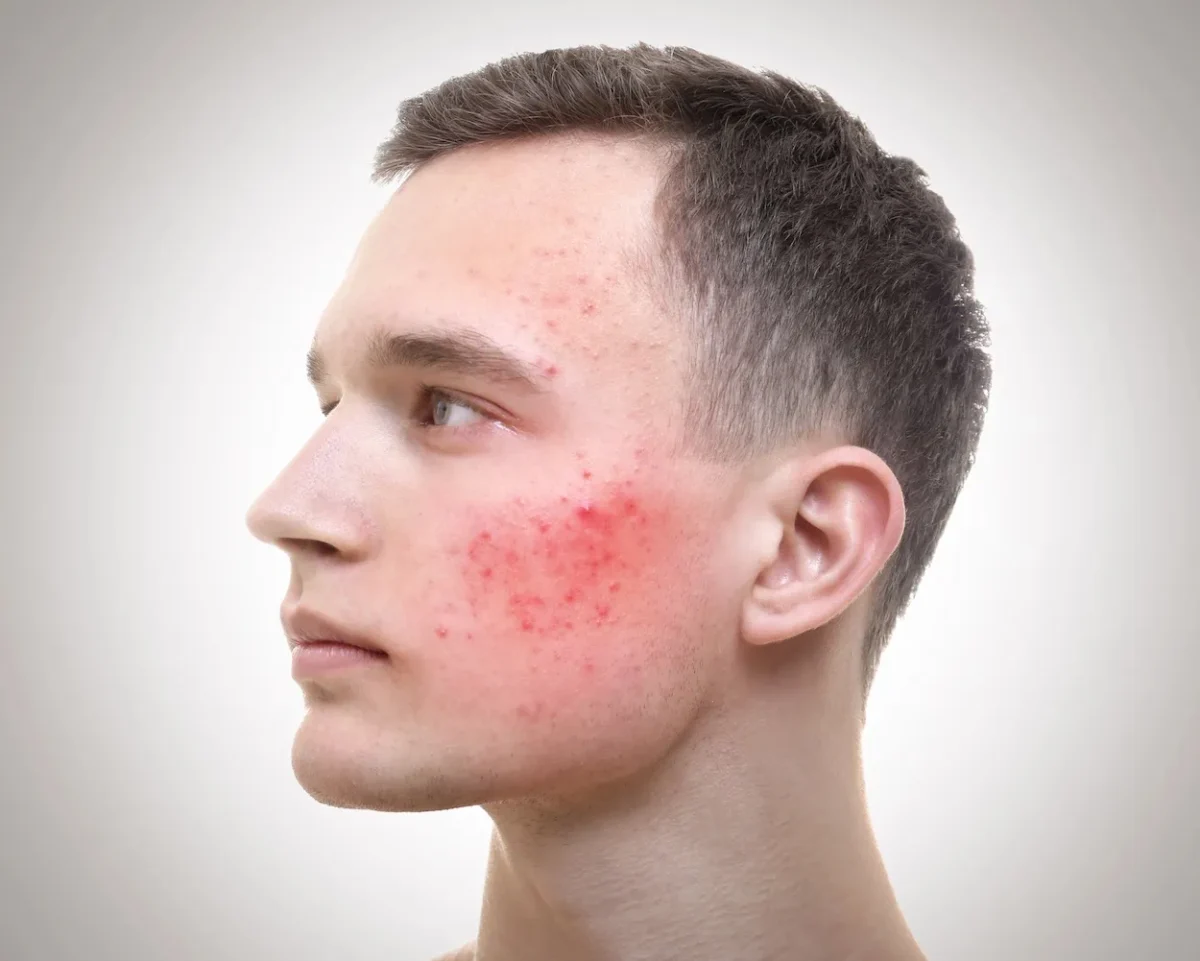
Longtemps, on a cherché des explications à l’acné du côté de la peau elle-même : l’excès de sébum, les pores bouchés, les bactéries présentes sur le visage. Mais une autre piste, plus profonde et plus dérangeante, s’impose dans la littérature scientifique : la dysbiose intestinale, c’est-à-dire le déséquilibre du microbiote intestinal, jouerait un rôle direct dans l’apparition et l’aggravation de l’acné. Ce n’est plus une théorie marginale. Des études récentes utilisant des données génétiques humaines établissent désormais un lien de causalité, et non plus seulement de corrélation, entre la composition de la flore intestinale et le risque de développer de l’acné.
- Une hypothèse ancienne remise au centre des débats scientifiques
- Un déséquilibre du microbiote aux effets systémiques
- Le rôle central des cytokines dans l’aggravation cutanée
- Des bactéries intestinales aux effets opposés sur l’acné
- Un axe intestin cerveau peau qui amplifie les déséquilibres
- Une approche thérapeutique qui dépasse la peau
Une hypothèse ancienne remise au centre des débats scientifiques
Il serait erroné de croire qu’il s’agit là d’une découverte toute récente. Dès les années 1930, les dermatologues John H. Stokes et Donald M. Pillsbury proposaient déjà un mécanisme gastro-intestinal pour expliquer le lien entre états émotifs, santé intestinale et affections cutanées telles que l’acné. Ils avaient même préconisé la prise de cultures de Lactobacillus acidophilus, que nous appelons aujourd’hui probiotiques, comme remède. Leurs travaux ont été largement ignorés pendant des décennies. La science leur donne aujourd’hui raison, avec des outils d’investigation bien plus précis.
| 📌 Repères clés |
|---|
| 🧬 La dysbiose intestinale influence directement l’apparition de l’acné 🔬 Un lien de causalité est désormais établi par des études génétiques ⚠️ La perméabilité intestinale laisse passer des toxines inflammatoires 🔥 Les cytokines stimulent la production de sébum et l’inflammation cutanée 🦠 Certaines bactéries protègent, d’autres augmentent le risque d’acné 🧠 Le stress modifie le microbiote et aggrave les symptômes 💊 Les probiotiques ciblés ouvrent de nouvelles pistes thérapeutiques |
Un déséquilibre du microbiote aux effets systémiques
La dysbiose intestinale désigne un déséquilibre dans la composition, la diversité ou l’activité métabolique de la flore intestinale. Elle peut être provoquée par une utilisation répétée d’antibiotiques, une alimentation riche en sucres raffinés, le stress chronique ou un manque de sommeil. Lorsque cet équilibre se rompt, l’intestin réagit de plusieurs façons qui finissent toutes par affecter la peau.
La première conséquence directe est une augmentation de la perméabilité intestinale. Un microbiote appauvri fragilise la paroi intestinale, ce qui la rend plus perméable. Des endotoxines bactériennes, notamment des lipopolysaccharides (LPS) produits par certaines bactéries, franchissent alors cette barrière et passent dans la circulation sanguine. Une étude citée dans la revue Oligolab a montré que 65 % des patients souffrant d’acné présentaient une réaction positive aux endotoxines de type E. coli dans leur sang, alors que ce n’était le cas d’aucun des sujets sains du groupe de contrôle. Ces molécules déclenchent une réponse inflammatoire systémique qui se manifeste notamment sur la peau.
Le rôle central des cytokines dans l’aggravation cutanée
Une fois dans le sang, ces endotoxines activent des voies inflammatoires qui produisent des cytokines pro-inflammatoires, telles que l’interleukine-6 (IL-6), l’IL-1β et le facteur de nécrose tumorale alpha (TNF-α). Ces médiateurs inflammatoires stimulent directement les glandes sébacées, augmentent la production de sébum et créent un environnement cutané propice à la prolifération de Cutibacterium acnes, la bactérie principalement responsable de l’acné inflammatoire.
Ce mécanisme est central. Cutibacterium acnes est naturellement présent sur la peau et n’est pas en soi une bactérie pathogène. Tout dépend des conditions dans lesquelles elle évolue. Certaines de ses souches sont capables de former des biofilms et de libérer des cytokines pro-inflammatoires, ce qui transforme un équilibre fragile en une réaction en chaîne visible sur le visage. L’inflammation systémique produite par la dysbiose intestinale favorise précisément le basculement d’une peau saine vers une peau acnéique.
Des bactéries intestinales aux effets opposés sur l’acné
Une étude de randomisation mendélienne, publiée dans Skin Health and Disease en 2025, a apporté une précision importante : les effets ne sont pas les mêmes selon les bactéries présentes dans l’intestin. Des genres comme Bifidobacterium sont associés à un risque réduit d’acné, tandis que d’autres, comme Streptococcus, sont liés à un risque accru. Cette précision change la façon dont on envisage les traitements : cibler spécifiquement certaines souches bactériennes plutôt que de prendre un probiotique généraliste pourrait produire des résultats bien plus précis.
Par ailleurs, les bactéries intestinales produisent des acides gras à chaîne courte qui ont un impact direct sur les micro-organismes de la peau. Propionibacterium, une bactérie intestinale, par exemple, synthétise de l’acétate et du propionate, deux composés ayant un effet antimicrobien contre certains pathogènes cutanés. Lorsque la dysbiose réduit la présence de ces bactéries protectrices, cet effet antimicrobien disparaît.
Suivez toute l’actualité d’auravita sur Flipboard, ou recevoir directement dans votre boîte mail avec Feeder.
Un axe intestin cerveau peau qui amplifie les déséquilibres
Un angle que l’on sous-estime souvent : le stress aggrave l’acné, non seulement parce qu’il perturbe les hormones, mais aussi parce qu’il dégrade directement le microbiote intestinal. Le stress chronique modifie la composition de la flore, ralentit le temps de transit intestinal et augmente la perméabilité de la paroi. Les chercheurs Stokes et Pillsbury avaient déjà identifié ce mécanisme en 1930 : les états émotifs modifient la flore microbienne, ce qui provoque une inflammation systémique qui atteint la peau. Ce qu’ils appelaient « la tringlerie émotive » entre le cerveau, l’intestin et la peau est aujourd’hui connu sous le nom d’axe intestin-cerveau-peau.
Une étude portant sur plus de 13 000 adolescents a d’ailleurs montré que les sujets souffrant d’acné présentaient significativement plus de symptômes gastro-intestinaux (ballonnements, constipation, reflux) que les sujets sans affection cutanée. Le ballonnement abdominal était 37 % plus probable chez les jeunes acnéiques. Ce chiffre en dit long sur la réalité du lien entre les deux organes.
Une approche thérapeutique qui dépasse la peau
Si la dysbiose intestinale est l’une des causes de l’acné, traiter uniquement la peau revient à soigner le symptôme sans toucher à la source. Des essais cliniques ont montré qu’une supplémentation en probiotiques par voie orale pouvait réduire la production de sébum et améliorer l’état de la peau acnéique. Des approches combinant probiotiques, alimentation anti-inflammatoire et gestion du stress commencent à montrer des résultats encourageants, là où les traitements topiques seuls avaient atteint leurs limites.
La dermatologie est en pleine évolution. L’acné n’est plus seulement une question de pores et de crèmes. C’est aussi une affaire d’intestin, et peut-être que la prochaine génération de traitements anti-acnéiques commencera non pas dans un tube, mais dans un flacon de probiotiques ciblés.